
Precio Programas:
Descuento de programas:
Subtotal:
Descuentos:
Subtotal - Descuentos:
Total:
Ir a pagarTu carro esta vacío
Precio Programas:
Descuento de programas:
Subtotal:
Descuentos:
Subtotal - Descuentos:
Total:
Ir a pagarTu carro esta vacío

Última actualización:
Tiempo de lectura:7 minutos
Revisado por: Mg. Ps. Milena Mea
Los trastornos del sueño constituyen un grupo heterogéneo de condiciones clínicas que afectan la capacidad de dormir bien de forma regular, impactando significativamente en la salud física y el bienestar de las personas.

Los trastornos del sueño constituyen uno de los problemas de salud pública más prevalentes. Estudios epidemiológicos estiman que entre el 10 % y el 30 % de la población adulta cumple criterios de insomnio crónico (Morin et al., 2006; Ohayon, 2002), con tasas aún mayores en poblaciones con comorbilidades psiquiátricas o médicas crónicas.
Para analizar las consecuencias clínicas y profundizar en su diagnóstico y tratamiento, entrevistamos a la neuropsicóloga especialista en Medicina del Sueño, Milena Mea.
Los trastornos del sueño son condiciones que afectan la capacidad de dormir, ya sea en cantidad, calidad o momento del sueño. Pueden impactar significativamente la salud física, mental y la calidad de vida.
La Clasificación Internacional de Trastornos del Sueño (ICSD-3-TR) de la American Academy of Sleep Medicine (2014) los agrupa en seis grandes categorías clínicas:
La presentación clínica varía según el tipo de trastorno, aunque existen síntomas que orientan a los profesionales de salud hacia una evaluación especializada:
A nivel funcional, los síntomas diurnos incluyen deterioro cognitivo (atención, memoria de trabajo, funciones ejecutivas), labilidad emocional, irritabilidad, cefaleas matutinas, fatiga física y mayor propensión a errores y accidentes.
El sueño está regulado por la interacción de dos procesos complementarios: el proceso homeostático y el proceso circadiano.
Este proceso refleja la presión de sueño acumulada. Se basa en la liberación progresiva de adenosina, un neuromodulador que se acumula en el cerebro durante la vigilia. Al interactuar con sus receptores en el sistema nervioso central, la adenosina actúa como un indicador biológico de fatiga, regulando la propensión y el inicio de las etapas del sueño.
Durante el descanso, los niveles de adenosina disminuyen, reiniciando el sistema para el día siguiente.
Es gestionado por el reloj biológico maestro: el núcleo supraquiasmático (NSQ), situado en el hipotálamo. Su funcionamiento se articula en tres pilares fundamentales:
El mecanismo interno: dentro del NSQ, un grupo de genes reloj (CLOCK, BMAL1, PER1, CRY1, entre otros), operan como un oscilador biológico. Estos genes generan un ciclo constante que dura, de forma natural aproximadamente 24,2 horas (Takahashi, 2017).
La sincronización: para ajustarse al ciclo externo de 24 horas, el NSQ utiliza la luz ambiental. Esta es detectada por células fotosensibles en la retina que envían señales directas al hipotálamo, permitiendo que el organismo se mantenga en fase con el ciclo de luz y oscuridad (Saper et al, 2005).
La mensajera (melatonina): la melatonina, sintetizada principalmente en la glándula pineal a partir de la serotonina, actúa como una señal hormonal de oscuridad que informa al resto del cuerpo que es de noche. Actúa como un transductor neuroendocrino que informa que es hora de dormir y es sumamente sensible a la luz, por lo que el uso de pantallas en la noche inhibe su liberación, retrasando artificialmente el inicio del sueño.
Cuando este engranaje falla, ya sea por una predisposición genética o por falta de señales de luz adecuadas (como ocurre en personas ciegas, trabajadores por turnos o por jet lag), se producen desajustes en el ritmo circadiano.
Las consecuencias de los trastornos del sueño no tratados se extienden a prácticamente todos los sistemas orgánicos:
La entrevista clínica explora el inicio, evolución, frecuencia y gravedad de los síntomas, el historial médico, el consumo de sustancias, la medicación y los antecedentes familiares.
Permite formular hipótesis diagnósticas preliminares, identificar comorbilidades y orientar la selección de herramientas complementarias de evaluación.
Índice de Calidad del Sueño de Pittsburgh (PSQI): es un cuestionario de 19 preguntas a ser respondidas por el paciente (más 5 preguntas en el caso de que tenga pareja o compañero/a de habitación). Su objetivo es evaluar la calidad subjetiva del sueño en el último mes.
Escala de somnolencia de Epworth (ESE): mide la probabilidad de dormirse en 8 situaciones cotidianas.
Ambas permiten cuantificar el impacto subjetivo, monitorear la evolución terapéutica y estratificar el riesgo de derivación a pruebas objetivas como una polisomnografía (Johns, 1991).
Es un registro diario en que la persona anota su hora de acostarse, la latencia estimada, el número y duración de despertares, hora de levantarse, tiempo total de sueño, calidad percibida y factores externos (por ejemplo, consumo de cafeína o alcohol, realización de actividad física, entre otros).
Se utiliza para identificar patrones conductuales disfuncionales, calcular la eficiencia del sueño (tiempo dormido/tiempo en cama × 100) y personalizar las indicaciones de restricción del sueño en el marco de terapia.
Es una prueba diagnóstica exhaustiva que monitorea múltiples funciones corporales de forma simultánea para determinar si los ciclos del sueño son normales.
Generalmente, se realiza en una unidad especializada o centro del sueño durante la noche mientras el paciente duerme normalmente. Se registran datos como:
La actigrafía consiste en el uso de un actígrafo, un dispositivo pequeño y ligero (muy parecido a un reloj de pulsera o un smartwatch) que contiene un acelerómetro. Este sensor registra el movimiento físico de forma continua durante 1 a 4 semanas.
Diferencias clave entre polisomnografía y actigrafía
Los tratamientos dependerán del tipo de trastorno de sueño, pero el protocolo podría incluir lo siguiente:
La TCC-I es el tratamiento de primera línea recomendado por la Academia Americana de Medicina del Sueño (AASM), la Sociedad Europea del Sueño (ESRS) y el National Institute for Health and Care Excellence (NICE), para el insomnio crónico, con evidencia de eficacia superior a la farmacoterapia a largo plazo y sin los riesgos de dependencia o tolerancia (Espie et al, 2019; Edinger et al, 2021).
Sus componentes fundamentales incluyen:
Cuando los cambios de hábitos y la terapia psicológica no son suficientes, o cuando el insomnio es agudo, un médico especialista podría indicar el uso de fármacos, siempre evaluando el riesgo y beneficio para cada paciente.
Los trastornos del ritmo circadiano requieren intervenciones que sincronicen el reloj biológico interno con el entorno. Para esto se utilizan las siguientes herramientas:
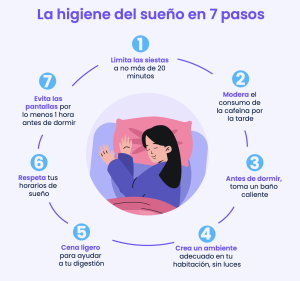
La neuropsicóloga y especialista en Medicina del Sueño, Milena Mea, nos da sus recomendaciones:
El separar estos espacios permite crear una rutina en que el cerebro asocie el dormitorio exclusivamente con dormir, lo que facilitará que el proceso de conciliación del sueño ocurra de manera más rápida y natural.
Por ejemplo, cenar en un horario fijo (idealmente entre 1 y 2 horas antes de acostarse), reducir progresivamente la actividad mental o física durante la noche, y mantener horarios regulares para dormir y despertar.
La actividad física es saludable, pero cuando se realiza muy tarde puede activar el sistema nervioso, elevar la temperatura corporal y dificultar el inicio del sueño.
La luz azul emitida por estos dispositivos puede inhibir la liberación de melatonina, la hormona que indica al cerebro que es de noche.
En el caso del teléfono, se puede utilizar el modo “no molestar” para evitar interrupciones por notificaciones durante la noche.
Temperaturas demasiado altas o demasiado bajas pueden fragmentar el sueño y disminuir su calidad.
Aunque el alcohol puede generar sensación inicial de somnolencia, interfiere con la arquitectura del sueño y favorece despertares nocturnos.
Los trastornos del sueño representan un desafío de salud pública que trasciende la sensación de cansancio, ya que el sueño es un pilar biológico indispensable para la consolidación inmunitaria, la salud cardiovascular y el equilibrio metabólico. La falta de un diagnóstico oportuno y un tratamiento adecuado no solo deteriora la funcionalidad cognitiva y emocional diaria, sino que incrementa el riesgo de enfermedades crónicas y accidentes graves.
El abordaje actual ofrece soluciones altamente efectivas y validadas científicamente, como la Terapia Cognitivo-Conductual para el Insomnio (TCC-I), que ha demostrado que la modificación de conductas y la higiene del sueño pueden ofrecer resultados sostenibles a largo plazo.
Además, el integrar hábitos saludables, como el control de la luz ambiental y la regularidad de horarios, ayuda a restaurar el ritmo natural del organismo y mejora significativamente la calidad de vida de los pacientes.
Son condiciones que afectan la capacidad de dormir bien. No se trata de una noche difícil esporádica, sino de un patrón que se repite y que interfiere con el funcionamiento diario de una persona. Según la clasificación De la Sociedad Americana de Medicina del Sueño se dividen en seis grupos principales, que incluyen desde el insomnio hasta problemas respiratorios o de movimiento mientras se duerme.
Las causas son variadas y suelen combinarse entre sí. Entre las más frecuentes se encuentran el estrés y la ansiedad, los hábitos inadecuados (horarios irregulares, uso de pantallas antes de dormir, consumo de cafeína o alcohol), condiciones médicas como el dolor crónico o problemas respiratorios, trastornos psiquiátricos como la depresión o ansiedad, y factores biológicos como alteraciones en el reloj interno del cuerpo.
Dormir mal de forma crónica tiene consecuencias serias. A nivel físico, se asocia a mayor riesgo de hipertensión, enfermedades cardiovasculares, diabetes tipo 2, obesidad y deterioro del sistema inmune. A nivel mental, el insomnio crónico aumenta el riesgo de desarrollar depresión y ansiedad. También afecta la memoria, la concentración y la capacidad de tomar decisiones.
Depende del tipo de trastorno. Por ejemplo, para el insomnio, el tratamiento de primera elección es la Terapia Cognitivo-Conductual para el Insomnio, que trabaja tanto los hábitos como los pensamientos que perpetúan el problema. Los medicamentos pueden ser útiles en algunos casos, pero se recomiendan como complemento y por períodos limitados. Para otros trastornos, como la apnea del sueño, se utilizan dispositivos específicos (como la CPAP). En todos los casos, el abordaje es más efectivo cuando se adapta a la causa subyacente de cada paciente.
La luz azul emitida por teléfonos, tablets y computadoras disminuye la secreción de melatonina, la hormona que le indica al cerebro que es de noche y que es momento de dormir. Esto engaña al cerebro haciéndole creer que todavía es de día, retrasando el sueño de forma artificial.
Este contenido fue revisado por el equipo de contenidos de ADIPA y por la profesional Mg. Ps. Milena Mea, especialista en Medicina del Sueño.

Los trastornos del sueño constituyen un grupo heterogéneo de condiciones clínicas que afectan la capacidad...
Leer más
El Día Mundial del Sueño 2026 nos recuerda que el descanso es un signo vital,...
Leer más
Cada 8 de marzo no solo conmemoramos una fecha histórica. Recordamos que los derechos de...
Leer másRecibirás una notificación cuando el curso esté disponible.